
|
||
|
|
||
|
|
Онлайн книга - Загадки сна | Автор книги - Михаил Полуэктов
Cтраница 37

Острая инсомния обычно длится до тех пор, пока присутствует стрессовый фактор, после прекращения его действия сон восстанавливается. В некоторых случаях нарушения сна сохраняются и далее – начинают работать другие механизмы, поддерживающие состояние гиперактивации. Считается, что ассоциация со стрессовым воздействием в мозге не может сохраняться дольше, чем в течение трех месяцев. Если нарушения сна сохраняются в течение более длительного времени, то речь идет о переходе острой инсомнии в другую форму – хроническую. В этом случае основной проблемой становятся не внешние воздействия, мешающие сну человека, а его собственное неправильное отношение к своему сну. Чаще всего люди с острой инсомнией не обращаются за помощью к врачу, а ждут, когда сон восстановится сам собой. Если этого не происходит, то путь больного лежит в аптеку, где он по рекомендации фармацевта приобретает «что-нибудь для сна». Лекарственные препараты, для приобретения которых не требуется предъявления рецепта, называются безрецептурными. К ним относятся препараты лекарственных трав, гомеопатические средства, препараты мелатонина и антигистаминные (противоаллергические) средства. Все они обладают более слабым действием на сон, чем настоящие снотворные, которые выписываются по специальным рецептам. Серьезных исследований эффективности безрецептурных снотворных препаратов при острой инсомнии не проводилось, поскольку исследователям оказалось очень трудно набрать группу больных для пробного лечения – сегодня они страдают от нарушения сна, а завтра уже здоровы, поскольку острая инсомния имеет тенденцию проходить самостоятельно. Поэтому неизвестно, превосходит ли эффект лекарственных препаратов, приобретаемых в аптеке без рецепта, эффект плацебо (плацебо – «пустышка», препарат, похожий по виду на настоящий, только не содержащий активного вещества). Во многих исследованиях эффект плацебо вообще оценивается в 30–40 % – такое число людей получает облегчение, принимая «пустышку», если они думают, что это настоящий лекарственный препарат. При длительной, хронической инсомнии, в отличие от острой, эффект безрецептурных средств превышает эффект плацебо, это было доказано в случае применения антигистаминных средств, препаратов мелатонина и валерианы. Так стоит ли вообще лечить острую инсомнию или достаточно подождать, когда она сама прекратится? Врачи настаивают на необходимости лечения, поскольку оно позволяет организму быстрее выйти из состояния стресса. Это было продемонстрировано в исследовании, которое проводилось в 2007 г. сотрудником отделения медицины сна Кириллом Николаевичем Стрыгиным. В рамках эксперимента у здоровых добровольцев искусственно вызывалось состояние сильного стресса, вследствие чего сон этих молодых людей закономерно ухудшался – увеличивалось время засыпания, число пробуждений, количество поверхностных стадий сна. Количество глубокого сна у них, наоборот, уменьшалось. На фоне стресса демонстрировали изменения и показатели деятельности вегетативной нервной системы – сердечный ритм и артериальное давление. После окончания стрессового воздействия сон и показатели вегетативной деятельности медленно восстанавливались. Однако оказалось, что если на фоне стресса «защищать» сон испытуемых при помощи сильного снотворного препарата, то восстановление происходит значительно быстрее. Ученые объясняют такой эффект довольно просто. Сон сам по себе является состоянием, защищающим от стрессового воздействия благодаря роли сновидений и восстанавливающей функции глубоких стадий медленного сна. Соответственно, если на фоне стрессового воздействия сон нарушается, то и его защитная функция реализуется не полностью. Снотворные препараты позволяют добиться восстановления сна и таким образом обеспечить более полное восстановление вегетативных функций после стресса. Что же происходит в том случае, если проблема, вызвавшая нарушение сна, уже разрешилась, а нарушения сна сохраняются? В этом случае нарушение сна само поддерживает себя, поскольку мозговая гиперактивация подпитывается внутренними переживаниями человека по поводу нарушения сна и связанных с ним жизненных затруднений. Психологи называют это психологическое состояние «дисфункциональными убеждениями», т. е. устоявшимися представлениями, которые нарушают функционирование организма человека или его деятельность. «Неправильные» мысли о своем состоянии служат источником реальных проблем со здоровьем. Вот примеры типичных представлений, формирующихся у человека с длительным нарушением сна, и объяснение, которое дает врач пациенту, чтобы их изменить: Больной: «Мне нужно спать 8 часов в сутки, чтобы чувствовать себя выспавшимся и хорошо функционировать в течение дня». Врач: «Это представление не является правильным – минимальное рекомендованное время сна составляет 7 часов». Больной: «Если я не выспался (выспалась) в одну ночь, мне нужно “отоспаться” на следующий день днем или следующей ночью спать дольше». Врач: «Это не совсем так, поскольку самоподдерживающийся механизм процесса S (гомеостатической регуляции) сам регулирует потребность в сне. Если человек не выспался за ночь, то давление сна возрастает и на следующую ночь сон будет более глубоким и качественным, даже если времени на него будет отведено столько же». Больной: «Меня беспокоит, что хроническая бессонница может иметь серьезные последствия для моего здоровья». Врач: «Да, хроническая инсомния может иметь последствия для здоровья, но они не настолько серьезные, чтобы все время об этом думать. Например, риск развития артериальной гипертонии при нехватке сна увеличивается в 1,6 раза, но это доказано только для людей, которые спят пять и менее часов за ночь». Существует целый список таких неправильных представлений, который сведен в Шкалу дисфункциональных убеждений в отношении сна, разработанную канадским психологом Чарльзом Морином в 1997 г. Этот опросник позволяет выделить характерный для конкретного больного хронической инсомнией тип убеждений и определить направление, в каком следует изменять эти убеждения, «разубеждая» человека методами когнитивно-поведенческой терапии. Механизм, каким образом острая инсомния преобразуется в хроническую, описывается моделью «четырех П», изначально предложенной американским психологом Артом Шпильманом в 1987 г., а затем дополненной . Согласно этой модели, стойкое расстройство сна возникает не у любого человека, а при наличии особой предрасположенности к нему. К факторам, которые способствуют развитию инсомнии, относится, например, наследственность по расстройствам сна. Показано, что при исключении при статистическом анализе влияния других факторов наследственность определяет одну треть случаев нарушений сна, связанных со стрессом. 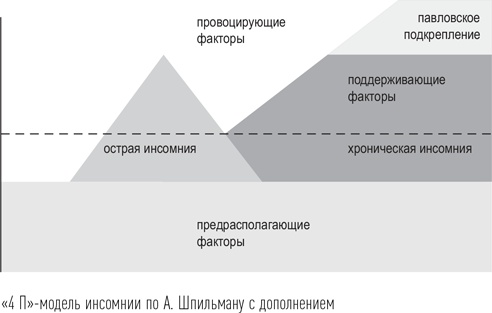
Важную роль в формировании предрасположенности к развитию инсомнии играет пол – женщины страдают бессонницей в два раза чаще, чем мужчины. Это объясняют тем, что женщины вообще более открыты в общении и чаще склонны озвучивать свои проблемы – так называемый гендерный фактор (гендер – ролевое поведение, характерное для определенного пола). Японскими учеными было проведено сравнение частоты возникновения нарушений сна у мужчин и женщин с одинаковыми гендерными ролями: проводилось сравнение частоты инсомнии у женщин-домохозяек и «мужчин-домохозяев», а также у мужчин-руководителей и бизнес-леди. При этом оказалось, что в парах, соответствующих по гендерной роли, частота жалоб на нарушения сна у мужчин и женщин становится одинаковой .
|
 Вернуться к просмотру книги
Вернуться к просмотру книги
 Перейти к Оглавлению
Перейти к Оглавлению
 Перейти к Примечанию
Перейти к Примечанию
 © 2020 LoveRead.ec - электронная библиотека в которой можно
© 2020 LoveRead.ec - электронная библиотека в которой можно