
|
||
|
|
||
|
|
Онлайн книга - Этюды желудочной хирургии | Автор книги - Сергей Юдин
Cтраница 46

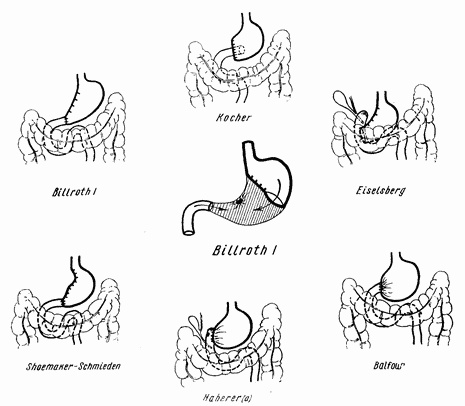
Рис. 30. Операция по Бильрот I. 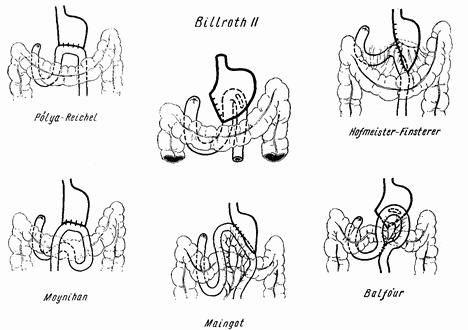
Рис. 31. Операция по Бильрот II. Вторым видом ошибок в выборе метода резекции является тот, при котором соустье по методу Бильрот I делают в зоне воспалительной инфильтрации или резко выраженных Рубцовых изменений дуоденальной стенки. Создается риск значительных деформаций анастомоза и последующего настолько выраженного сужения, что могут потребоваться повторные операции. Чужие такие погрешности нам пришлось исправлять несколько раз. На собственном материале стойких Рубцовых стриктур мы не имели ни разу. Их не оказалось среди 130 случаев резекций, обследованных О. Л. Гордоном. А на 100 случаев резекций, проверенных А. Е. Петровой, даже в тех 4 случаях, которые нашими рентгенологами были выделены как дающие явления «застоя», быстро наступило полное выздоровление от одного антиспастического лечения. В зависимости от срока изучения моторной функции желудочной культи явления окажутся весьма различными. В первые недели желудочная культя оказывается пассивным резервуаром на пути из пищевода в кишечник, а рентгеновский контроль может иногда ввести в заблуждение и дать повод к серьезным промахам в прогнозе и терапии. Чаще окажется, что бариевая смесь прекрасно эвакуируется в кишечник, позволяя говорить даже о слишком быстром опорожнении желудка. В то же время принятая пища, особенно твердая, может задерживаться в желудке подолгу. Иногда же бывает наоборот: подолгу задерживается барий, а принятая пища хорошо эвакуируется. Наконец, бывают случаи, когда обе пробы указывают на плохую опорожняемость, и если это проявляется отрыжкой и длительным застоем принятой пищи, то, предполагая рубцовый стеноз, ставят вопрос о повторной, притом срочной операции. В подавляющем большинстве случаев последняя оказалась бы ошибкой, ибо такие параличи иногда затягиваются на несколько недель, но всегда проходят бесследно при надлежащем лечении диетой и промываниями. При изучении моторных функций резецированного желудка через большие сроки можно заметить, что, независимо от метода соустья, в желудочной культе почти целиком восстанавливается нормальный тип эвакуации. На 100 наших случаев, тщательно проверенных рентгенологически, такое полное восстановление моторных функций отмечено в 55 %. Следовательно, в 45 % имелись отклонения. Обращаясь к клинической оценке последних случаев, можно отметить, что ускоренная и бурная эвакуация иногда никак не сказывается ни на субъективном самочувствии, ни тем более на упитанности больных. Иногда же бурная эвакуация сопровождается явлениями так называемого «малого желудочка». Термин этот не вполне удачный, ибо дело вовсе не в одних размерах культи и даже не в одних темпах эвакуации. Иногда излишне большая культя желудка дает отчетливый симптомокомплекс «малого желудочка», в то время как сотни больных с ничтожно малыми остатками фундальной части никаких расстройств не испытывают. Феномен этот наряду с моторными непорядками почти всегда сопровождается и секреторными расстройствами, причем оба эти явления обнаруживают полный параллелизм. Чувство же голода и голодные боли, тоже встречающиеся при этом симптомокомплексе, имеют своей причиной гипогликемию, о которой мы скажем ниже. Но все же вряд ли справедливо уменьшать значение чисто механического фактора как причины болей при слишком быстрой эвакуации желудочного содержимого в первую петлю тощей кишки. Последняя, по-видимому, непривычна к внезапным перерастяжениям, которые влекут за собой иногда весьма сильные боли. Судить об этом можно по прямым наблюдениям, когда после тотальных гастрэктомий у больных, которым мы часто делали подвесную энтеростомию на первую петлю тощей кишки, кормление через введенный катетер причиняет каждый раз болевые ощущения. Это бывает далеко не у каждого больного, но все же довольно часто. Введение 150–170 мл жидкой питательной смеси у некоторых больных вызывает такие неприятные боли, что они готовы отказаться не только от еды, но даже от питья. Явления эти уменьшаются медленно, примерно к 8—10-му дню, когда катетер выпадает из свища и мы начинаем кормить больных через рот. Из всего сказанного следует, что отдельные элементы «малого желудочка» имеют различное объяснение. В целом же феномен этот не особенно серьезен, ибо, во-первых, он обычно выравнивается и проходит сам собой, а во-вторых, легко, быстро и надежно излечивается соответствующей пищей, которая содержит уменьшенное количество углеводов, много витаминов и дается малыми порциями. Можно думать, что компенсаторный процесс совершается в значительной степени за счет приспособляемости верхнего отдела кишечника, который принимает на себя новую моторную нагрузку и секрецию при изменившихся условиях. Известно, например, что вследствие резкого снижения кислотности кишечная флора распространяется вверх по тонкому кишечнику. Это в свою очередь не может не отразиться на ходе нормальных ферментативных процессов, расщеплении и всасывании пищевых продуктов в тонком кишечнике. Понятно, что процесс приспособляемости потребует нескольких недель. Состав и консистенция пищи при этом имеют большое значение. У некоторых больных эта компенсация будет совершаться труднее и сопровождаться явлениями энтерита. Эти временные поносы носят все же доброкачественный характер. Они встречаются у 5–8 % больных, наступают на 5—7-й день после резекции и продолжаются 3–5 дней и дольше. Остановить эти поносы назначением достаточного количества соляной кислоты per os определенно не удается. Точно также явно не помогают наиболее надежные сульфаниламидные препараты, даже такие, как сульфагуанидин, сульгин, антибиотики и другие, применяемые при кишечных инфекциях. Лучшим лечением является временное сокращение количества пиши, назначение каолина и животного угля. Вероятно, хорошо влияла бы диета, в состав которой входят только хорошо проваренные продукты. В целом проблема взаимной зависимости язвенной болезни, с одной стороны, и гастритов и энтероколитов — с другой, является довольно важной. Это относится не только к послеоперационному лечению, но и к предоперационным соображениям, т. е. показаниям к самим операциям. Утверждение, что послеоперационные гастриты ухудшают исходы резекции, неверно, ибо эти гастриты всегда существуют до операции. И если можно сказать, что резекции не во всех случаях и не сразу излечивают тяжелый катар, то еще справедливее было бы упрекать терапевтов в том, что они слишком долго применяли консервативное лечение. Среди 100 больных, обследованных Петровой, остаточные гастриты найдены у 13 даже через много лет после операции; они характеризовались обилием слизи и лейкоцитов в желудочном соке и очень грубыми складками слизистой, выявленными при рентгеноскопии. Гастриты с секреторной недостаточностью отмечены Гордоном у 13 из 130 наших больных, обследованных в более ранние сроки. Лечение этих гастритов вполне успешно проводится противовоспалительной диетой; весьма помогает в этом уничтожение язвы и улучшенная эвакуация.
|
 Вернуться к просмотру книги
Вернуться к просмотру книги
 Перейти к Оглавлению
Перейти к Оглавлению
 Перейти к Примечанию
Перейти к Примечанию
 © 2020 LoveRead.ec - электронная библиотека в которой можно
© 2020 LoveRead.ec - электронная библиотека в которой можно