
|
||
|
|
||
|
|
Онлайн книга - Кишечник и мозг. Как кишечные бактерии исцеляют и защищают ваш мозг | Автор книги - Дэвид Перльмуттер , Кристин Лоберг
Cтраница 27

Фактически высокий уровень сахара в крови представляет собой один из серьезнейших факторов риска развития депрессии, а также болезни Альцгеймера {112}. Хотя ранее считалось, что диабет и депрессия — два отдельных расстройства, сегодня эта точка зрения меняется. В 2010 году в журнале Archives of Internal Medicine были опубликованы результаты масштабного исследования, в ходе которого на протяжении десяти лет осуществлялось наблюдение за группой из 65 тысяч женщин. Эти результаты пролили некоторый свет на взаимосвязь между двумя указанными расстройствами: у женщин, страдающих диабетом, риск развития депрессии был почти на 30 % выше {113}. Этот факт подтвердился даже после того, как исследователи приняли во внимание другие факторы, влияющие на возникновение депрессии, например вес тела и недостаток физической активности. У женщин, принимавших инсулин для лечения диабета, риск развития депрессии был на 53 % выше. Это весьма красноречивые результаты: наравне с тем, что за последние 20 лет мы видели резкое повышение уровня заболеваемости диабетом, мы также наблюдали похожий рост уровня заболеваемости депрессией. Не должен вызывать удивления тот факт, что при ожирении наблюдается увеличение количества воспалительных маркеров. Ожирение связано с повышением риска развития депрессии на 55 %, в то время как депрессия связана с повышением риска развития ожирения на 58 % {114}. Взаимосвязь между депрессией и воспалительным процессом сегодня настолько очевидна, что ученые исследуют возможность применения иммуномодулирующих препаратов для лечения депрессии. Однако что служит источником этого воспалительного процесса? Процитирую команду бельгийских исследователей: «Сегодня мы располагаем доказательствами того, что глубокая депрессия сопровождается активацией системы, отвечающей за воспалительный ответ, а также что провоспалительные цитокины и липополисахариды (LPS) способны вызывать симптомы депрессии» {115}. 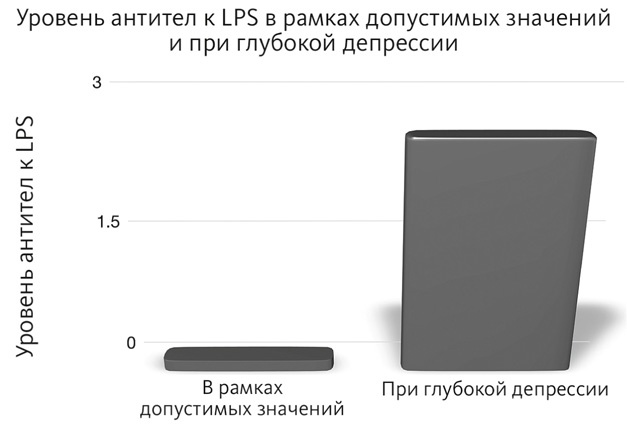
Для тех, кто пропустил ключевое слово: LPS — то самое «зажигательное устройство», о котором шла речь в предыдущей главе. В 2008 году эти бельгийские исследователи зафиксировали значительный рост числа антител к LPS в крови участников исследования с диагнозом «глубокая депрессия». (Интересно, что авторы исследования также отметили, что глубокая депрессия нередко сопровождается желудочно-кишечными симптомами. Одно из объяснений может заключаться во влиянии нарушения бактериального баланса кишечника.) Результаты исследования были настолько неоспоримы, что его авторы настоятельно рекомендовали пациентам, страдающим от глубокой депрессии, сдать анализ на наличие синдрома повышенной кишечной проницаемости и в случае положительного результата избавиться от этой проблемы. Во всем мире исследователи наконец обратили внимание на LPS и роль этой молекулы в развитии депрессии {116}. Как уже отмечалось, воспалительные маркеры коррелируют с депрессией, а LPS увеличивает производство этих воспалительных веществ. А вот теперь эта история становится еще более интересной: молекулы LPS не только повышают проницаемость кишечника, но и в состоянии проникать через гематоэнцефалический барьер и позволять провоспалительным веществам атаковать мозг. Это же верно и в отношении деменции, как заявили авторы одного из исследований, опубликованного в 2013 году: «Среди пациентов с депрессией в два раза выше сопутствующий риск развития деменции или умеренной когнитивной дисфункции. Ученые продолжают считать слабый воспалительный процесс первоначальным фактором снижения когнитивных функций мозга» {117}. По моему мнению, подобные результаты исследований можно считать неопровержимыми доказательствами. Проникновение LPS через кишечную стенку провоцирует воспалительный процесс в организме и мозге, что может привести к депрессии, а впоследствии и к деменции. Фактически в гораздо большей мере к депрессии склонны люди, страдающие от других воспалительных и аутоиммунных расстройств, таких как синдром раздраженного кишечника, синдром хронической усталости, фибромиалгия, инсулиновая резистентность и ожирение. Все эти состояния характеризуются более высоким уровнем воспаления и повышенной проницаемостью кишечника. Именно поэтому необходимо обратить внимание на состояние кишечника. В последнее время многие исследования были посвящены изучению того, как рацион влияет на риск повышения проницаемости кишечника, а также на потерю бактериального разнообразия. Кроме того, наконец была выявлена взаимосвязь между рационом и риском развития депрессии. Научные данные говорят о том, что люди, придерживающиеся средиземноморской диеты, богатой здоровыми противовоспалительными жирами и белками, демонстрируют гораздо более низкий уровень заболевания депрессией {118}. И наоборот, рацион питания с высоким содержанием углеводов и сахара способствует формированию «воспалительной микробиоты». Можно даже проследить влияние отдельных элементов на характер воспалительного процесса в организме: например, фруктоза повышает циркуляцию LPS на 40 % {119}. Но этот уровень можно снизить до нормального, если исключить или серьезно ограничить потребление фруктозы, при этом баланс микробиоты кишечника изменится. Кукурузный сироп с высоким содержанием фруктозы, доля которого среди всех энергетических подсластителей сегодня составляет 42 %, может быть одним из факторов стремительного повышения уровня заболеваемости депрессией и даже деменцией. Далее мы увидим, какие продукты, например какао, кофе и куркумин (куркума), могут оказывать противоположный эффект и снижать риск развития депрессии за счет поддержания баланса микрофлоры кишечника.
|
 Вернуться к просмотру книги
Вернуться к просмотру книги
 Перейти к Оглавлению
Перейти к Оглавлению
 Перейти к Примечанию
Перейти к Примечанию
 © 2020 LoveRead.ec - электронная библиотека в которой можно
© 2020 LoveRead.ec - электронная библиотека в которой можно