
|
||
|
|
||
|
|
Онлайн книга - Все про массаж | Автор книги - Владимир Васичкин
Cтраница 81

В норме у новорожденного рефлекторно выгибается позвоночник при паравертебральном воздействии. А явное отсутствие данного рефлекса указывает на паретическое состояние мышц спины. В лечении нежным массажем мышц спины способствовать разгибанию туловища ребенка. Шейно-тонические рефлексы с самого раннего периода жизни ребенка проявляются в пассивном повороте головы в сторону: если лицо повернуто влево, то разгибается левая рука. При ДЦП данный рефлекс чаще задерживается на длительный срок, иногда до подросткового периода. При лечении с целью правильного восстановления асимметричности шейно-тонического рефлекса необходимо поворачивать голову в сторону лежащему на спине ребенку и фиксировать до 8—10 с с разгибанием верхней конечности в локтевом суставе, а на другой стороне – сгибанием руки. Здоровый ребенок, удерживаемый в позе лежа на животе за бедра, ноги сгибает и отводит, в то же время больной ДЦП их выпрямляет и приводит. Необходимо проводить занятия по пассивному удерживанию головы в сочетанности с фиксацией взгляда на интересующем его предмете (игрушке). Дозирование – до 10–15—20 мин, помогая захватить предмет и давать время на удержание его в руке. В 10–12 месяцев здоровый ребенок, уложенный на спину, – садится, а на живот – становится на четвереньки. У детей при патологии ДЦП указанного возраста данный рефлекс ослаблен или совсем отсутствует, ему трудно сидеть прямо. Также здоровый ребенок 6–7 месяцев, положенный на живот (на ладонях массажиста), разгибает голову, при этом выпрямляя спину и нижние конечности. У больных детей данный рефлекс не наблюдается. Диагностическое значение имеет рефлекс опорности кистей: так, здоровый ребенок в 6 месяцев в момент приближения к опоре сразу выпрямляет вперед к опоре руки, а больной этого движения не выполняет. Лечение детей с явными нарушениями необходимо строго дифференцировать по возрастным этапам, исходя из норм двигательного развития здорового ребенка. Массажист должен совместно с врачом-невропатологом участвовать в проведении всех функциональных проб и оценке подвижности двигательных функций, что очень важно при выборе соответствующей методики массажа у детей, страдающих церебральными параличами. Задачи массажа: способствовать расслаблению гипертонии мышц, седативное действие на гиперкинезы отдельных групп мышц; стимулирование, тонизирование функции паретичных мышц; снижение вегетативных и трофических расстройств; улучшение общего состояния ребенка и улучшение работоспособности его мышц. Методика. В настоящее время применяют разновидности лечебного массажа (классический, точечный, проводимый по стимулирующей и седативной методике, сегментарный, линейный массаж и другие). В зависимости от формы заболевания специалист по лечебному массажу выбирает наиболее эффективный вид массажа. Так, для расслабления мышц применяют такие приемы, как поглаживание, сотрясение, валяние, легкая вибрация лабильная. С целью стимуляции отдельных мышечных групп используют глубокое непрерывистое и прерывистое поглаживание пальцами, гребнями, растирание с отягощением, граблеобразное, поколачивание, щипцеобразное разминание, штрихование, строгание. При проведении сегментарного массажа применяют все приемы паравертебрального воздействия. План массажа строится по общему варианту воздействия: спина, воротниковая зона, окололопаточная область, верхние конечности, нижние конечности. Массаж рук и ног всегда начинают с вышележащих областей, т. е. плечо, предплечье, кисть и бедро, голень, стопа. 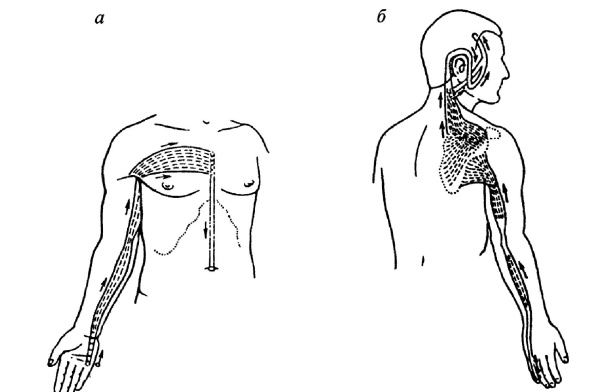
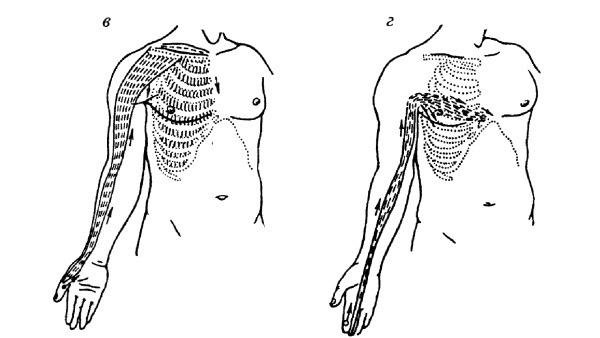
Рис. 196. Направления проведения меридиально-точечного массажа при ДЦП: а – по ходу меридиана сердца; б – по ходу меридиана тонкой кишки; в – по ходу меридиана легких; г – по ходу меридиана перикарда 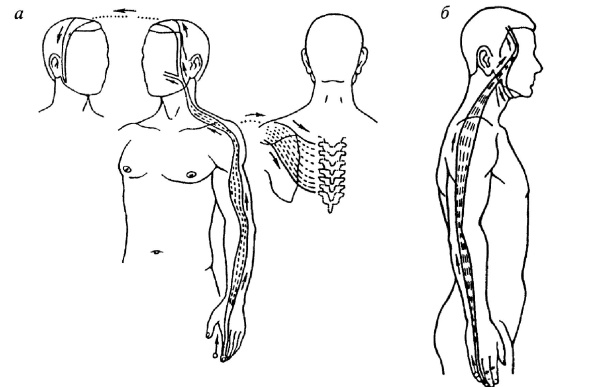
Рис. 197. Направления проведения меридиально-точечного массажа при ДЦП: а – по ходу меридиана толстой кишки; б – по ходу меридиана «трех обогревателей тела» Меридиально-точечный массаж (см. – рис. 196–197) применяется для релаксации групп мышц верхней конечности, его рационально выполнять перед физической нагрузкой. При мышечном гипертонусе необходимо воздействовать против направления хода меридиана, используя при этом нежные, легкие приемы: поглаживание – плоскостное, глажение, щипцеобразное; растирание – прямолинейное, пиление, круговое пальцами; разминание – надавливание, щипцеобразное, сдвигание, растяжение; вибрация – нежная, лабильная, отдельными пальцами, а также сотрясение ладонной поверхностью нескольких пальцев; точечные фиксации – седативная техника от 1,5–2 мин. Основное в проведении массажа – использовать все приемы избирательно с учетом клинических особенностей состояния больного. Следует применять все специальные медикаментозные средства и проводить тепловые процедуры до массажа, при всех разновидностях массажа – учитывать возможную позу больного. Курс классического массажа – 25–30 процедур, сегментарного массажа – 10–15 процедур, линейного – 10–15 процедур, а точечного – 20–25. Все виды массажа необходимо сочетать со специальными упражнениями в процессе индивидуальных занятий с ребенком. Сколиотическая болезнь
Тяжелая прогрессирующая патология позвоночника, характеризующаяся искривлением вправо и влево со скручиванием позвонков вокруг вертикальной оси. Этиология. Сколиотическая болезнь проявляется различными диспластическими процессами, связанными с нарушением работы в развитии позвоночника, его сумочно-связочного аппарата. Деформации позвоночника и грудной клетки при сколиотической болезни сочетаны с анатомо-функциональной недостаточностью органов сердечно-сосудистой и дыхательной систем. Патогенез. Обменные нарушения в межпозвоночных дисках дают начало биомеханическим изменениям на соответствующем уровне и нервно-мышечной системе. Изменяется конфигурация отростков тела позвонков, появляются вогнутости и выпуклости на различных уровнях позвоночного столба с винтообразным скручиванием – торсией. Сколиозы делятся на три группы: ✓ дискогенные (студенистое ядро межпозвоночного диска смещено); ✓ гравитационные (нарушение симметрии тела ребенка, как при кривошее, ишиасе); ✓ миомические (дисфункции мышц). Клиническая картина. Деформацию позвоночника при сколиотической болезни классифицируют на 4 степени (используя методы визуальный, паль-паторный, индивидульный опрос и заключение рентгенолога, ортопеда). 1– я степень – в позе стоя определяется дуга искривления до 5°, при наклоне вперед она не исчезает. Осанка вялая, с опущенной головой, плечи сведены, сутулость, на стороне грудного сколиоза надплечье значительно выше и угол лопатки находится дальше от средней линии. Наблюдается асимметрия треугольников талии, на рентгеновском снимке искривление сочетается с небольшой торсией позвоночника. |
 Вернуться к просмотру книги
Вернуться к просмотру книги
 Перейти к Оглавлению
Перейти к Оглавлению
 © 2020 LoveRead.ec - электронная библиотека в которой можно
© 2020 LoveRead.ec - электронная библиотека в которой можно